Как открывают путь для крови: в больнице Святого Георгия работает отделение для больных диабетом и критическими поражениями конечностей

Развивается за часы
В Петербурге растет количество больных, одновременно страдающих сахарным диабетом и сосудистыми заболеваниями, одним из самых тяжелых из которых является так называемая диабетическая стопа. Здесь спасают пациентов, которые поступают с диагнозом критической ишемии конечности, вызванной нарушением проходимости артерий. Это ситуация, когда начинается гангрена и ногу надо спасать. Основная часть таких пациентов – это больные сахарным диабетом.
«К сожалению, большинство пациентов не знают, что у них есть проблема с кровообращением конечностей. Закупорка артерии в большинстве случаев для них протекает незаметно и проблема возникает только тогда, когда происходит какая-то даже незначительная травма. Это провоцирует распространение инфекции дальше. Недостаточность кровотока начинает играть значительную роль, потому что для заживления стопы нужно гораздо больше крови, чем для поддержания ее в зажившем состоянии. Ухудшение может быть стремительным, речь идет буквально о часах», – рассказывает заведующий отделением рентгенохирургических методов диагностики и лечения городской больницы Святого Георгия Павел Курьянов.
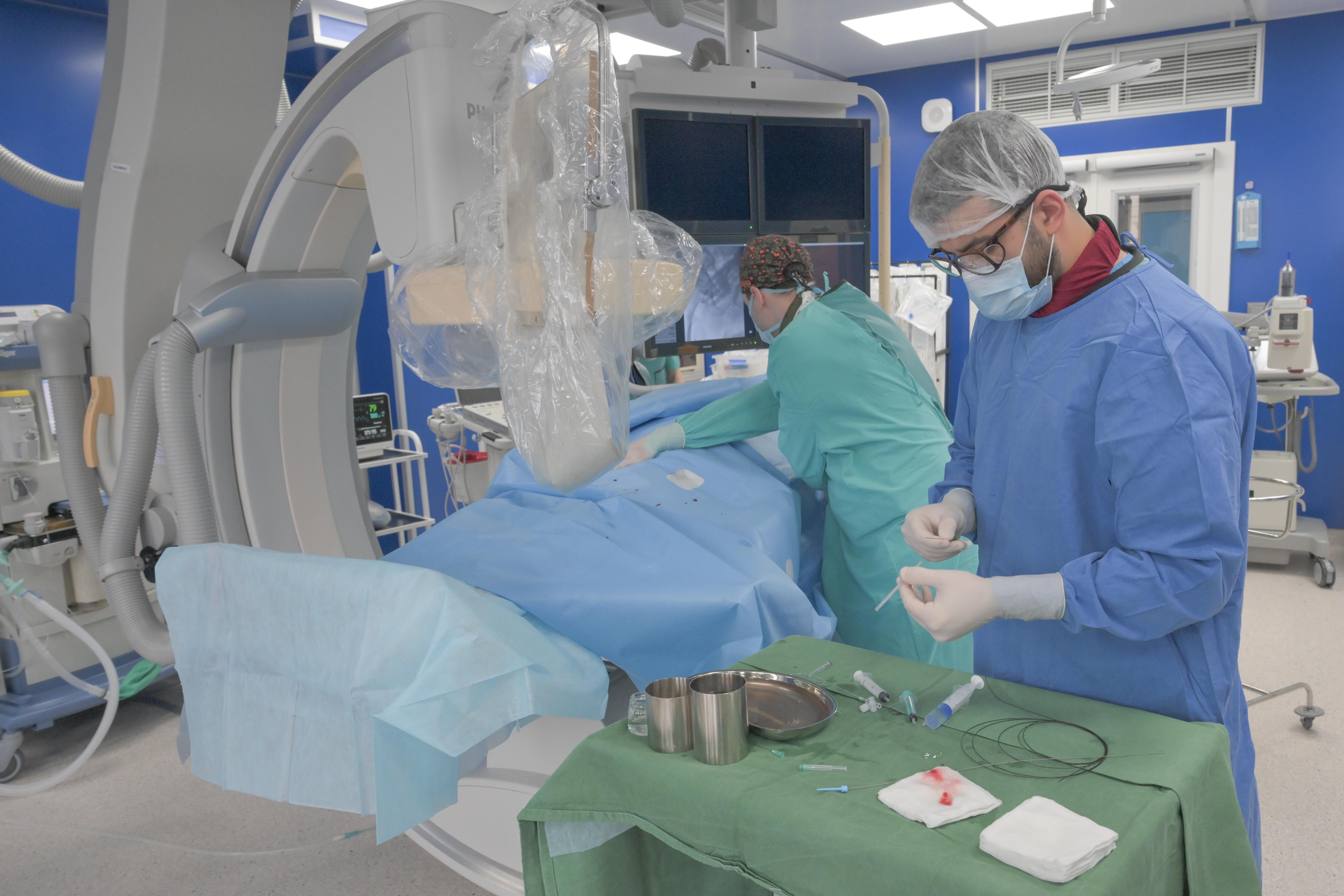
Операция играет ключевую роль в спасении не только конечности, но и жизни пациента. Сосудистый этап хирургической помощи заключается в том, что хирурги восстанавливают кровоток в стопу. Это малоинвазивная хирургия проводится под контролем ангиографической рентгеновской установки.
«Без применения общего наркоза, без какой-то тяжелой лекарственной медикаментозной нагрузки для пациента, без искусственной вентиляции легких под местной анестезией мы проникаем через прокол в сосудистое русло и с помощью маленьких инструментов восстанавливаем изнутри просвет артерии. То есть заново создается путь для крови. Важно, что Санкт-Петербург стал первым из российских регионов, где начала действовать пилотная программа финансирования хирургической помощи этой категории больных в рамках ОМС. Всеобщая, бесплатная и доступная к каждому», – отмечает сосудистый хирург.
Как увидеть сосуд изнутри
Операции проводятся под контролем ангиографа – устройства низкодозного излучения, рентгеновской установки, позволяющей видеть сквозь тело пациента. В процессе операции благодаря рентгеновскому детектору ангиохирурги видят сосуд изнутри.
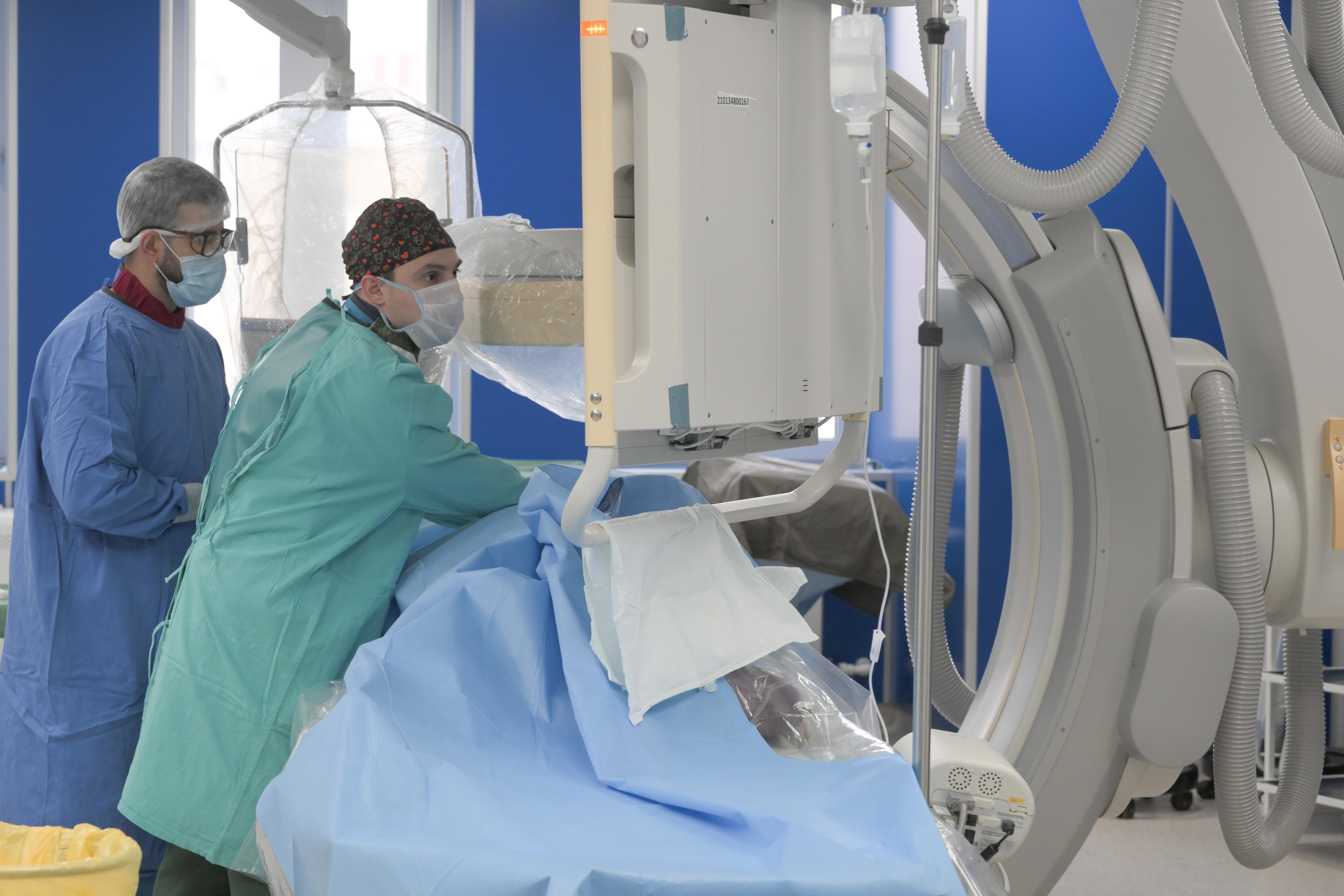
«Мы вводим специальное контрастное вещество, которое задерживает рентгеновские лучи. Благодаря этому мы видим состояние сосуда, видим то узкое место, где есть закупорка, а затем отслеживаем, что получилось в результате наших манипуляций. Мы можем менять проекции с разных сторон, поменять позиции, увеличить, уменьшить. И самое важное, что благодаря этой методике мы можем выявить пациентов высокого риска, потому что это пожилые люди, средний возраст наших пациентов – 71 год с большим набором соответствующих заболеваний, с большими рисками любого открытого вмешательства. Поэтому для них возможность доступа к этой малоинвазивной, безопасной хирургии – ключевой момент», – уверен Павел Курьянов.
Сегодня 80 процентов проводимых здесь операций – малоинвазивные, с минимальным риском для пациентов.
Факторы риска
Две три пациентов этого отделения – страдающие сахарным диабетом, одна треть – пациенты с закупоркой артерий конечности в силу других причин, например, атеросклероза.
«Основной фактор риска – это курение. Есть и пациенты с диабетом, которые курят. То есть у которых сразу два фактора риска. У них, конечно, вероятность прогрессирования в этой ситуации очень высокая. Есть пациенты, у которых нет ни диабета, ни курения, но их возраст около 80 лет и больше. А если он курит и с диабетом, то уже в 50 лет может поступить с гангреной стопы, и мы будем вынуждены заниматься восстановлением кровообращения», – отмечает доктор Курьянов.
COVID-19 вызывал внезапные тромбозы в сосуде, и больные коронавирусной инфекцией страдали особенно тяжело. По словам врачей, тромбозы, которые были во время пандемии, были особенно зловредные, потому что тромбоз происходил на уровне в том числе мелких ветвей, терминальных ветвей сосудистого русла.
«То есть нам просто было некуда восстановить кровообращение, у нас не было свободного сосудистого русла, куда мы могли бы запустить кровь. Поэтому там было все очень тяжело», – вспоминает Павел Курьянов.
Мы беремся за сложные случаи
В больнице Святого Георгия есть контактный кол-центр, по которому можно в индивидуальном порядке позвонить и записаться к врачу, если что-то беспокоит по части сосудов. Много пациентов приезжают сюда из регионов, потому что здесь есть некоторые методики и подходы, которых в России больше нет.

«Кроме того, мы на отделении сочетаем и ангиохирургию, и гнойные инфекции, это редкость. Потому что для того, чтобы это совместить в одном центре, должна быть уникальная комбинация специалистов в гнойной хирургии и сосудистых специалистов всех направлений в рамках одного подразделения, в рамках одной больницы. Такое очень мало где вообще в принципе есть. Во многих российских клиниках эта проблема решается децентрализованно. То есть есть клиника, где занимаются кровотоком, потом кто-то пациента передает в другое место, где занимаются стопой. Если все работают в одной команде, качество решений лучше», – отмечает доктор Курьянов.
В настоящий момент здесь проводят больше тысячи сосудистых реконструкций, направленных на восстановление кровообращения в конечностях.
